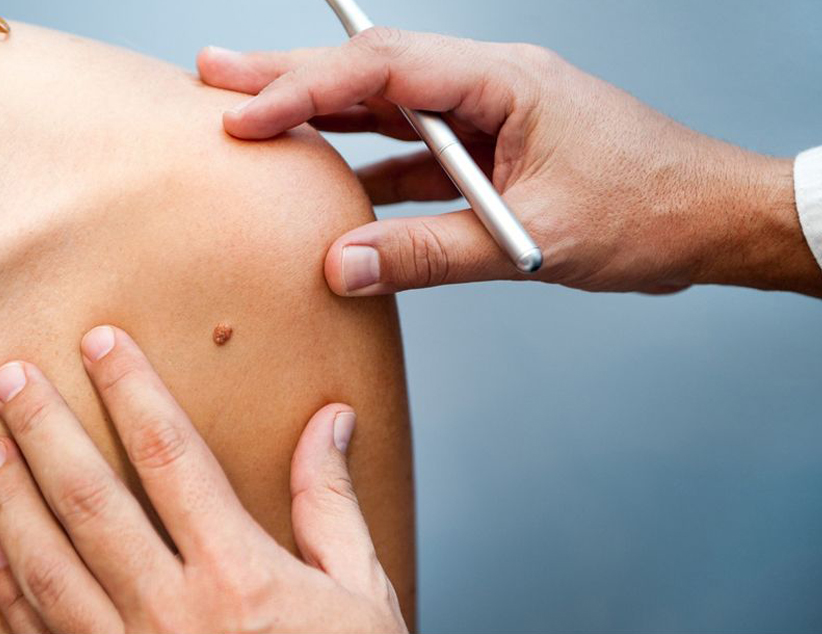
A Dermatologia Clínica cuida de doenças de pele, cabelos e unhas, tanto as benignas (inflamatórias e infecciosas) como as malignas (câncer de pele).
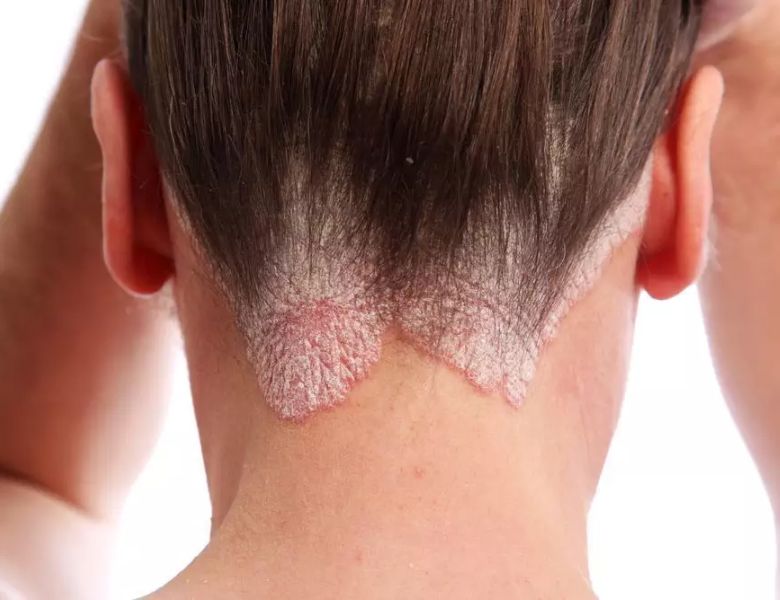
Psoríase
A psoríase é uma doença que provoca o aparecimento de manchas vermelhas descamativas ,que podem aparecer em diversas partes do corpo.
As manchas são inflamadas e com escamas espessas que comprometem principalmente os cotovelos, joelhos, couro cabeludo ou área genital. A pele com psoríase está acelerada. No ritmo normal ,a pele leva 28 dias para descamar, e na pele com psoríase isto ocorre em 4 dias.
Saiba maisVárias são as formas de psoríase:
A psoríase ungueal ocorre somente nas unhas e as mesmas ficam amareladas, descoladas, quebradiças, além de pequenas depressões na superfície. As unhas apresentam depressões lineares ou em formato circular (unhas em dedal).
- Psoríase invertida: as lesões aparecem nas regiões de dobras e também nas genitais.
- Psoríase vulgar: placas acometem cotovelos , joelhos, de forma simétrica, umbigo e região sacro-coccígea.
- Psoríase Gutata: Pequenas placas vermelhas descamativas aparecem em forma de “gotas”, acometendo principalmente o tronco.
- Psoríase eritrodermica (generalizada): o corpo inteiro fica tomado por eritema e descamação, sendo bem mais grave.
O estresse parece estar envolvido com a psoríase, porém não se sabe se é causa ou consequência. É comum que problemas emocionais severos desencadeiem a doença, assim como alguns medicamentos, doenças virais ou bacterianas podem desencadear a doença.
É uma doença de causa desconhecida,onde há comprometimento do sistema imunológico.
O tratamento da psoríase é difícil e pode demorar para apresentar resultados.
O cuidado mais importante é procurar o médico especialista.
Hiperidrose
É uma condição que provoca suor excessivo. Os pacientes podem suar mesmo em repouso. A sudorese é uma condição normal do nosso corpo e ajuda a manter a temperatura. É normal suar quando está calor, ou durante a prática de atividade físicas, ou em certas situações específicas, como momentos de raiva, nervosismo ou medo.
Saiba maisO principal sintoma da hiperidrose é o suor excessivo , e diferentes regiões do corpo podem ser acometidas pela hiperidrose: axilas, palma das mãos, rosto, cabeça, sola dos pés e virilha.
Há dois tipos de hiperidrose, primária focal e secundária generalizada. A hiperidrose focal aparece na infância ou adolescência, geralmente, nas mãos, pés, axilas, cabeça, ou rosto. As pessoas não suam quando dormem, ou em repouso. O outro tipo é a hiperidrose secundária generalizada. Este tipo de transpiração excessiva é causado por uma condição médica, ou é efeito colateral de uma medicação. Ao contrário da hiperidrose focal primária, as pessoas com hiperidrose secundária suam em todas as áreas do corpo ou em áreas incomuns. Outra diferença fundamental entre os dois tipos de hiperidrose é que pessoas com hiperidrose generalizada secundária podem transpirar excessivamente durante o sono.
O tratamento pode ser feito com antiperspirantes, medicamentos, porém com resultados moderados.
A aplicação de toxina botulínica é um método pouco invasivo e que apresenta ótimos resultados. A cirurgia é um tratamento invasivo e por isso está indicada para casos de maior gravidade. A melhor opção de tratamento depende da região acometida e da gravidade do quadro.

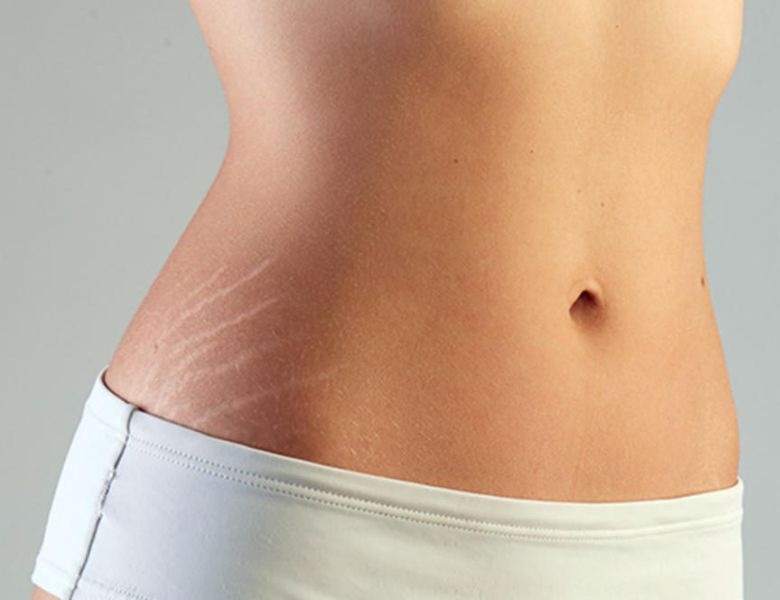
Estrias
As estrias são cicatrizes atróficas que se formam quando há destruição de fibras elásticas e colágenas na pele. Formam-se, normalmente, quando há aumento do volume corpóreo. Causas : gravidez, aumento de peso, colocação de prótese mamária, uso de anabolizantes; ou por fatores hormonais ,como o uso de estrógeno e hormônios adrenocorticais.
Saiba maisEm mulheres é mais comum encontrar estrias nos flancos, coxas, glúteos, abdômen e nos seios. Já em homens é mais comum nos ombros, braços e costas.
As estrias róseas ou arroxeadas são recentes, podem apresentar discreta coceira e são acompanhadas por um processo inflamatório local; já as brancas como são mais antigas, já ocorreu uma atrofia mais intensa das fibras colágenas e elásticas, e não há inflamação envolvida.
A eficácia do tratamento irá depender da fase da estria, o local em que ela se encontra ,e sua espessura. É importante lembrar que não há cura total, mas há significativa melhora em sua aparência. A genética do paciente, a raça, a idade e a produção de colágeno individual são fatores que também influenciam no sucesso do tratamento.
Além disso, quanto mais cedo iniciar-se o tratamento, maiores as chances de que os resultados sejam positivos. Existem diversos tratamentos disponíveis, dentre eles, os peelings químicos, subcisão, intradermoterapia, radiofreqüência fracionada ablativa e laser de co².
A cirurgia dura entre 40 minutos a 1 hora, e a cicatriz fica localizada no côncavo dos olhos, não sendo vista, portanto, com olhos abertos.
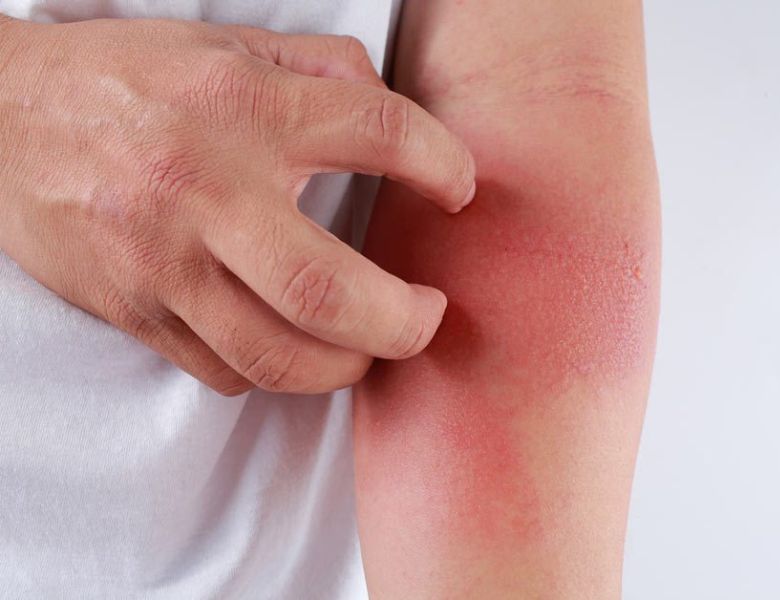
Dermatite Atópica
A dermatite atópica é uma doença inflamatória crônica da pele que apresenta uma evolução cíclica ,com períodos de melhora e piora. A etiologia não é exatamente conhecida, sendo multifatorial. Observa-se um caráter familiar e freqüentemente está associada à asma ou bronquite e rinite alérgica.
Saiba maisO principal sintoma é a coceira, que pode começar antes mesmo das lesões cutâneas se manifestarem. As lesões de pele caracteriza-se por lesões inflamadas , avermelhadas, que coçam, descamam e, às vezes, ficam úmidas. Inicia-se no primeiro ano de vida, na maioria dos casos; tem uma evolução crônica ,e cerca de 60% das crianças apresentam redução ou desaparecimento das lesões antes da adolescência. No bebê, as lesões predominam na face e nas superfícies externas dos braços e pernas.
Com o ato de coçar, as lesões podem se tornar escoriadas e podem sofrer infecção secundária.
Portadores de dermatite atópica apresentam uma incidência maior de infecções bacterianas, fúngicas ou virais da pele. Apesar da melhora gradativa da doença com a progressão da idade, o paciente com dermatite atópica tende a manter, durante toda a sua vida, uma pele ressecada, que se irrita facilmente.
A chave para o controle da dermatite atópica é evitar ou reduzir a exposição aos fatores desencadeantes e tratar as crises agudas.

Dermatite Seborreica
A dermatite seborreica, conhecida como caspa, é uma doença de pele crônica, frequente, que costuma acometer áreas mais úmidas e gordurosas da pele, como o couro cabeludo, face (principalmente as regiões próximas ao nariz e sobrancelhas ) e dobras ( axilas ) e se caracteriza por períodos de melhoras e pioras.
Saiba maisA dermatite seborreica em recém-nascidos, conhecida como crosta-láctea, é uma condição inofensiva e temporária. Aparecem crostas grossas e amarelas ou marrons sobre o couro cabeludo da criança, ou manchas avermelhadas com leve descamação na face, tronco e áreas de dobras ( área de fraldas, nuca, axilas).
Escamas semelhantes também podem ser encontradas nas pálpebras, nas orelhas, ao redor do nariz e na virilha. Normalmente as lesões somem após alguns meses, podendo reaparecer na puberdade.
Tanto em adultos como em crianças ,a doença não é contagiosa e não é causada por falta de higiene. Não é uma alergia, e não é perigosa.
É necessário seguir o tratamento correto, o qual irá depender da localização das lesões e da intensidade dos sintomas, bem como alterar alguns hábitos e eliminar os fatores reguladores, como estresse, má alimentação, tabagismo e consumo de bebida alcoólica.
Melasma
O melasma é uma doença de pele caracterizada por manchas castanho escuras que ocorrem principalmente na face, mas que podem acometer face extensora de braços e terço superior do tronco.
Sua causa ainda não está bem esclarecida. A exposição solar é fator importante, mas também há relação com fatores hormonais, vasculares, luz em geral, calor, estresse, hormônios, medicações, doenças, traumas, queimaduras e predisposição genética.
Saiba maisA célula que produz a melanina chamada melanócito é uma célula complexa, muito responsiva, sensível e que reage produzindo mais pigmento por qualquer irritação ou desequilíbrio no local.
Afeta ambos os sexos, com maior incidência em mulheres, especialmente gestantes.
O tratamento do melasma tem como principal objetivo o clareamento das lesões, prevenção e redução da área afetada, e inclui o uso de clareadores e filtros solares físicos ou orgânicos, associados a protetores com pigmento. Existem dois tipos de filtro solar: aquele que tem moléculas que reagem com o sol e transforma a luz em calor ,e aqueles que formam uma barreira ,onde o sol bate e reflete. No caso do tratamento do melasma ,o ideal é que seja utilizado um filtro físico para rebater a luz, em vez de transformá-la em calor, o que pode, inclusive, piorar o melasma. O pigmento associado ao filtro também é importante, pois ele protege da luz visível, que é encontrada em lâmpadas e computadores.


Acne
É uma doença do folículo pilossebáceo em cuja fisiopatologia interferem vários fatores : genético, hormonal, hiperprodução sebácea, hiperqueratinização folicular e aumento da colonização bacteriana pelo Propionibacterium acnes.
O diagnóstico é baseado, principalmente, no quadro clínico, que se caracteriza pelo polimorfismo. Ocorrem comedões, pápulas, pústulas, nódulos e abscessos localizados na face, ombros e porção superior do tórax. De acordo com o número e tipo de lesões, definem-se as formas da erupção acneiforme em leve, moderada e grave.
Saiba maisTambém muito comum, a acne da mulher adulta apresenta algumas características específicas, tais como: menor número de lesões, comedões fechados, localização na região do mento e surtos relacionados à pré- menstruação.
Apesar de não ter participação na causa da doença, a dieta pode ter influência no curso da acne em algumas pessoas. Alimentos como chocolate, gorduras animais, amendoim e o leite e seus derivados devem ser evitados pelos pacientes que apresentem acne e percebam agravação dos sintomas após a ingestão dos mesmos.
A explicação é que o açúcar em excesso estimula a produção exagerada de insulina. Esta ,por sua vez, quando acumulada ,promove um mecanismo de resistência a insulina , que provoca a liberação de hormônios androgênicos, e favorecem a acne. Além disso, a oleosidade também estimula o aparecimento da acne ,pois o tecido gorduroso produz o aumento dos andrógenos.A ansiedade, competitividade e estresse da vida moderna, favorecem a ingestão de alimentos em excesso e com carga glicêmica alta.
A acne é tratada com antibióticos e queratolíticos.
A escolha do tratamento vai depender da extensão e intensidade da infecção.
Há alguns anos ,temos a Isotretinoína, que é o primeiro medicamento que pode acabar com a acne, pois 85% dos pacientes podem ser curados após 1 ciclo de Isotretinoína.
Esta medicação cujo nome comercial mais conhecido é Roacutan,deve ser receitado pelo médico ,pois são necessários exames de sangue ,e também no caso das mulheres ,cuidados com a gravidez.
Vitiligo
O vitiligo é uma doença de pele não contagiosa, não inflamatória, que causa manchas brancas em qualquer parte do corpo, inclusive nos pelos. Embora sua causa exata não se encontre estabelecida, hoje já conhecemos muito mais sobre essa dermatose. Trata-se de uma doença autoimune, com auto- anticorpos e com células inflamatórias que agridem o melanócito (célula que faz o pigmento) e facilitam o aparecimento das manchas brancas.
Saiba maisO vitiligo não é uma doença genética, porém aqueles que têm parentes próximos com vitiligo têm mais chance de apresentar a doença. Estudos têm demonstrado que alterações emocionais, estresse excessivo, e também perdas importantes, como morte de entes queridos podem desestabilizar o individuo e facilitar o aparecimento das manchas.
O diagnóstico do vitiligo é essencialmente clínico, pois as manchas hipopigmentadas têm geralmente localização e distribuição características. A biópsia cutânea revela a ausência completa de melanócitos nas zonas afetadas, exceto nos bordos da lesão, e o exame com lâmpada de Wood é fundamental para detecção das áreas de vitiligo.
O vitiligo pode se apresentar de várias maneiras, como unilateral ou segmentar (somente de um lado do corpo), acrofacial, (ao redor da boca e dos olhos e nas mãos e pés), vitiligo vulgar em várias partes do corpo. Ainda não há cura para o vitiligo, mas isso não significa que as manchas não possam sumir e não aparecerem mais.
Um dos aspectos relacionados a esse assunto é que a pessoa que apresentar esse tipo de alteração de pele tem que procurar ajuda médica logo no início, para começar o tratamento o quanto antes, evitando que as manchas fiquem resistentes. Em se tratando de vitiligo, a dificuldade é proporcional ao tempo, ou seja, quanto mais tempo o paciente demorar para procurar ajuda médica, mais tempo o problema vai persistir.

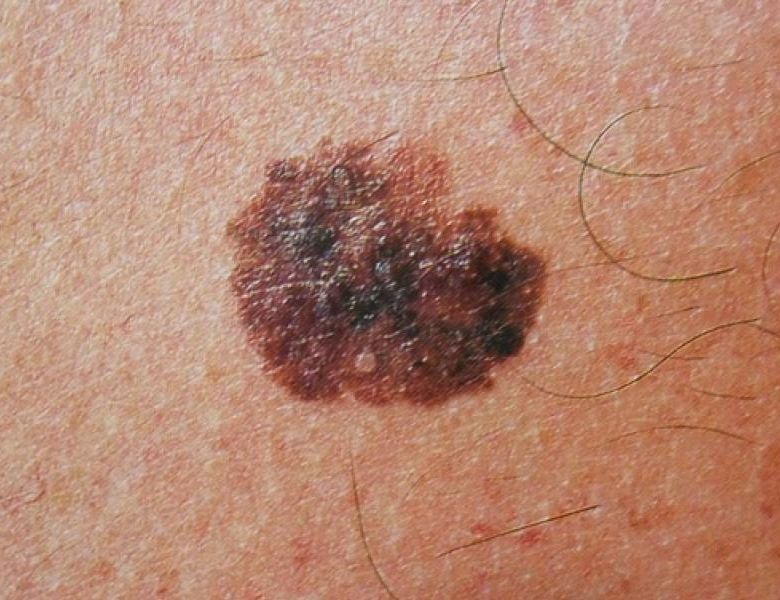
Câncer de Pele
A pele, o maior órgão do corpo humano, é composta por duas camadas: a epiderme, na parte externa, e a derme, na parte interna. Além de regular a temperatura do corpo, ela serve de proteção contra agentes externos, como luz do sol e calor, contra agentes infecciosos e agentes químicos (ingestão de arsênico, exposição a raios-X e rádio).
Saiba maisCâncer da pele é o crescimento anormal e descontrolado das células que compõem a pele. Qualquer célula que compõe a pele pode originar um câncer, logo existem diversos tipos de câncer de pele, os mais comuns são os carcinomas basocelulares (CBC), os carcinomas espinocelulares (CEC); e o melanoma cutâneo, mais perigoso dos tumores de pele.
A radiação ultravioleta é a principal responsável pelo desenvolvimento do câncer e o envelhecimento da pele. Ela se concentra nos raios solares, que podem ter seu impacto reduzido com o uso de filtros solares.
A exposição solar que pode provocar o câncer de pele é cumulativa, ou seja, aquela exposição desde criança ,e não apenas no último verão. Pesquisas indicam que a exposição excessiva durante os primeiros 10 a 20 anos de vida aumenta muito o risco de câncer de pele. Por isso, é necessário ficar de olho no seu tipo de pele, e proteger-se sempre.
A lesão maligna de pele geralmente é rósea, avermelhada ou escura, e apresenta crescimento lento, mas progressivo. Também pode ter o aspecto de ferida que não cicatriza, ou de pintas que crescem devagar, mas que coçam, sangram ou apresentam alterações de cor, consistência e tamanho (geralmente maior que 6 mm). Outras características importantes dessas lesões são a assimetria e as bordas irregulares.
O dermatologista está na linha de frente na prevenção, diagnóstico, tratamento e seguimento dos cânceres da pele. Este profissional está apto também a detectar precocemente as pintas malignas (melanoma cutâneo).